بیماری مزمن کبدی (دلایل شیوع، اختلالات مرتبط و مدالیته های تشخیصی)
بیماری مزمن کبدی (دلایل شیوع، اختلالات مرتبط و مدالیته های تشخیصی)
شایعترین علت بیماری مزمن کبدی
بیماری کبد چرب غیرالکلی (NAFLD) نوعی بیماری است که از نظر بالینی- پاتولوژیک تعریف می شود و معمولا با افزایش خطر قلبی عروقی همراه است و در مجموع به آن سندرم متابولیک گفته می شود.
این بیماری به موازات افزایش شیوع چاقی، به سرعت در سراسر جهان در حال افزایش است. طبق تعریف، NAFLD در افرادی رخ می دهد که مصرف الکل ناچیز است (برای زنان کمتر از 10 گرم، برای مردان کمتر از 20 گرم در روز) و از نظر بافت شناسی حداقل با 5% استئاتوز و سایر تغییرات پارانشیمی، از التهاب گرفته تا آپوپتوز یا نکروز سلولهای کبدی تشخیص داده می شود.
فیبروز، نگران کننده ترین شکل بیماری استئوهپاتیت غیر الکلی (NASH) است زیرا خطر بیماری پیشرونده کبد وجود دارد. NAFLD اصطلاح عمومی است که به طیف ضایعات مختلفی از استئاتوز خالص و بدون آسیب التهابی و نکروز قابل توجه کبد چرب غیرالکلی یا (NAFLD به یک الگوی پیچیده با ضایعات فعال آسیب کبدی، آپوپتوز، مرگ سلولی و التهاب ) استوئوهپاتیت غیر الکلی یا (NASH) در عدم مصرف الکل اشاره دارد.
کبد چرب باعث افزایش خطر قلبی _ عروقی و با زیست نشانگرهای بیماری های قلبی عروقی همراه است و در افراد چاق علائم مقاومت به انسولین و دیابت است. مطالعات نشان داده است که NAFLD (علت اصلی بیماری مزمن کبدی) احتمالا علت افزایش مرگ و میر است. طی دهه گذشته، نشان داده شده است که بار بالینی بیماری کبد چرب غیرالکلی (NAFLD) نه تنها به مرگ و میر ناشی از کبد محدود نمیشود، بلکه شواهد زیادی وجود دارد که NAFLD یک بیماری چند سیستمی است و چندین اندام خارج کبدی و مسیرهای دیگر را تحت تأثیر قرار می دهد. از آنجا که NAFLD به علت اصلی بیماری مزمن کبدی در بسیاری از نقاط جهان تبدیل شده است، NAFLD همچنین به طور بالقوه به پیشرفت عوارض مزمن خارج کبدی کمک می کند.
به دلایلی که کاملاً روشن نیست، NAFLD در مردان بیشتر از زنان است و اگر چه برآورد دقیق میزان بروز NAFLD نامشخص است (به دلیل مشکلات در ایجاد تشخیص دقیق در طی پیگیری های پی در پی)، میزان بروز فعلی تقریباً 20 مورد در هر 10 هزار نفر در سال است که در دهه ششم زندگی به اوج خود می رسد.
شایعترین علت بیماری مزمن کبدی
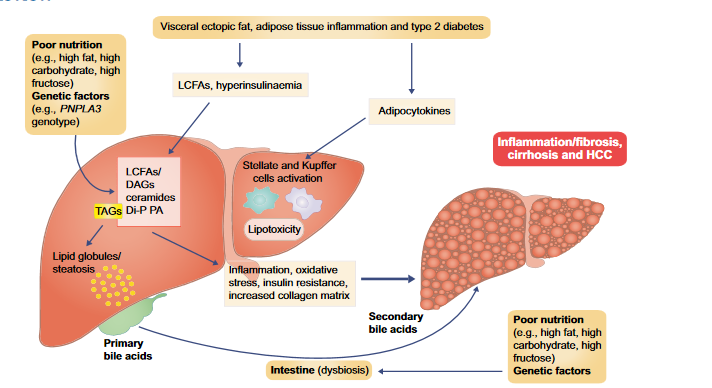
تأثیرات تجمع نابجای چربی احشایی، التهاب بافت چربی، دیابت نوع 2، رژیم غذایی و دیس بیوز (کاهش تنوع زیستی باکتری های مفید روده و افزایش باکتری های بیماریزا) روده در ایجاد و پیشرفت بیماری پیشرونده کبد در NAFLD (علت اصلی بیماری مزمن کبدی)
شایعترین علت بیماری مزمن کبدی
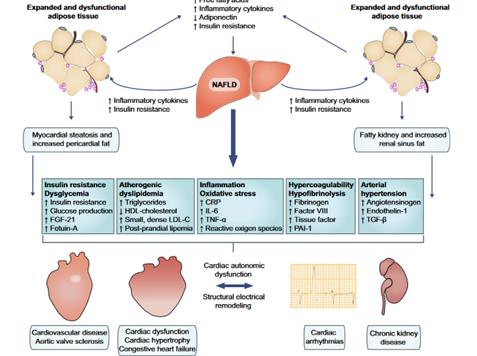
نمایش شماتیک مکانیسم های زمینه ای در سهم NAFLD در افزایش خطر بیماری های قلبی (CVD)، بیماری مزمن کلیوی (CKD) و سایر عوارض ساختاری قلبی و آریتمی
شایعترین علت بیماری مزمن کبدی
بیماری های مرتبط با بیماری کبد چرب غیر الکلی:
1- مقاومت به انسولین:
چاقی
دیابت
2 – اختلالات سوخت و ساز لیپید
هیپرتریگلیسریدمی
آبتالیپوپروتئینمی
هیپوبتالیپوپروتئینمیا
لیپودیستروفی
سندروم وبر کریستین
3 – کاهش وزن شدید
بایپس معده
گرسنگی
4 – تغذیه کامل داخل عروقی
5 – عوامل ناشی از جراحی یا دارو
داروها: آمیودارون، تاموکسیفن، دیلتیازم
قرار گرفتن در معرض سموم: محلول های صنعتی
چاقی:
چاقی، که توسط شاخص توده بدنی بالاتر از 2Kg/m30 تعریف شده است، به وضوح با استئاتوهپاتیت غیرالکلی مرتبط است. استئاتوهپاتیت غیرالکلی همیشه در بستر استئاتوز کبدی ایجاد می شود، اما استئاتوز سه یا چهار برابر استئاتوهپاتیت غیر الکلی شیوع دارد. احتمال ایجاد استئاتوهپاتیت غیرالکلی با مقدار چاقی افزایش می یابد و ممکن است به دنبال کاهش تدریجی اضافه وزن برطرف شود. باید توجه داشت که عامل چاقی همواره در بیماران مبتلا استئاتوهپاتیت غیرالکلی وجود ندارد و بسیاری از بیماران مبتلا به این بیماری، دارای وزن طبیعی هستند.
دیابت:
دیابت نوع 2 از مولفه های سندرم متابولیک است و با چاقی و بیماری کبد چرب غیرالکلی مرتبط است. هم چاقی و هم دیابت با مقاومت به انسولین محیطی، بالا بودن انسولین، افزایش سطح اسیدهای چرب آزاد و بالا بودن تری گلیسرید ارتباط دارند. تظاهرات مقاومت به انسولین محیطی، افزایش بتا اکسیداسیون اسید چرب بیش از پیش و استرس اکسیداتیو کبدی در بیماران مبتلا به استئاتوز یا استئاتوهپاتیت غیرالکلی، نماینگر یک ارتباط بین چاقی، مقاومت به انسولین و بیماری کبد چرب غیرالکلی است.
اختلالات دیگر:
در اختلالات نادرِ متابولیسم لیپیدها (به عنوان مثال، آبتالیپوپروتئینمی) و همچنین در سندرم های نادر که با مقاومت شدید به انسولین مشخص می شود، ممکن است بیماری کبد چرب غیرالکلی با فیبروز پیشرفته و سیروز مشاهده شود. سایر شرایط ژنتیکی، جراحی و متابولیکی از جمله گاستروپلاستی به عنوان روش درمانی برای بیماری چاقی، انحراف بیلیوپانکراس 2، برداشتن گسترده روده کوچک و تغذیه کامل داخل عروقی طولانی مدت، دیورتیکولوز روده کوچک 3 با رشد باکتریایی، بیماری ویلسون و سندرم وبر کریستین با بیماری کبد چرب غیرالکلی مرتبط هستند. (شایعترین علت بیماری مزمن کبدی)
همچنین داروهای مختلف و عوامل محیطی (به عنوان مثال، حلال های صنعتی) ممکن است مسئول ضایعات کبدی مشابه با موارد مشاهده شده در بیماری کبد چرب غیرالکلی و بیماری کبدی ناشی از الکل باشند.
ضایعات پاتولوژیک و سیر و روند طبیعی بیماری کبد چرب غیرالکلی احتمالاً منعکس کننده یک روند پیچیده چند عاملی است که در آن محیط ژنتیکی از اهمیت برخوردار است، زیرا هنوز مشخص نشده است که چرا در برخی از بیماران فقط استئاتوز رخ می دهد در حالی که دیگران به استئاتوهپاتیت، سیروز یا کارسینوم سلولهای کبدی مبتلا می شوند.
مقاومت به انسولین، متابولیسم غیرطبیعی اسیدهای چرب، اختلال در عملکرد میتوکندری و استرس اکسیداتیو، اختلال سیتوکینها و تولید واسطه های مختلف از عوامل اصلی متقابلی هستند که در پاتوفیزیولوژی بیماری کبد چرب غیرالکلی نقش دارند.
مقاومت به انسولین، اسیدهای چرب و استئاتوز:
استئاتوز سلول های کبدی (به عنوان مثال، تجمع سیتوپلاسمی لیپیدها، بیشتر تری گلیسیریدها) ناشی از اختلال در متابولیسم اسیدهای چرب در کبد است. در بیماران چاق و دیابتی، به دلیل ترشح غیرطبیعی توسط سلولهای چربی مقاوم به انسولین، سطح اسیدهای چرب آزاد افزایش می یابد. این امر به افزایش ذخیره درون سلولی کبد که در موازنه با ذخیره تری گلیسیرید کبدی است، کمک می کند.
بنابراین استئاتوز رخ می دهد و با مواردی چون اختلال در بیرون فرستادن تری گلیسیرید به فضای دیس و جبران ناکافی ذخیره اسیدهای چرب آزاد با افزایش بتا اکسیداسیون میتوکندریایی اسید چرب آزاد، بیشتر می شود. در حالی که استئاتوز در بسیاری از بیماران مبتلا به بیماری کبد چرب غیرالکلی تنها به عنوان یک ضایعه کبدی باقی مانده است،
در برخی از آنها دچار نکروز التهابی و فیبروز پیشرونده می شود. دلایل اثرات سو احتمالی استئاتوز کاملاً مشخص نیست، اما وجود لیپیدهای قابل اکسیداسیون در سلولهای کبدی می تواند باعث پراکسیداسیون لیپید، اختلال عملکرد میتوکندری، استرس اکسیداتیو و تولید سیتوکین شود.
اختلال در عملکرد میتوکندری، استرس اکسیداتیو و تولید سیتوکین:
سلولهای کبدی طبیعی مقدار زیادی گونه فعال(واکنش پذیر) اکسیژن 2 تولید می کنند که عمدتا در میتوکندری و همچنین توسط سیتوکروم میکروزومال 450-P 3 تشکیل می شود. هنگامی که استئاتوز وجود دارد ، گونه های فعال(واکنش پذیر)اکسیژن می توانند لیپیدهای اشباع نشده چربی را اکسید کرده و در نتیجه باعث پراکسیداسیون لیپید شود.
پراکسیداسیون لیپید، آلدهیدهای واکنش پذیر را آزاد می کند که به دی ان ای میتوکندری که برخی از پلی پپتیدهای زنجیره تنفسی را رمزگذاری می کند، آسیب می رساند. همچنین محصولات پراکسیداسیون لیپیدها قادر هستند پلی پپتیدهای زنجیره تنفسی را مستقیماً غیرفعال کنند. این دو اثر مهاری، که به اثرات افزایش تولید اسیدهای دی کربوکسیلیک اضافه می شود، منجر به اختلال قابل توجه در جریان الکترون در زنجیره تنفسی می شود.
مشاهده ضایعات فرا ساختاری میتوکندریایی در بیماران مبتلا به استئاتوهپاتیت غیرالکلی می تواند نقطه مقابل مورفولوژیکی این ناهنجاری های متابولیکی باشد.
از آنجا که بتا اکسیداسیون میتوکندریایی اسید چرب آزاد (که الکترونهایی تولید می کند که به زنجیره تنفسی منتقل می شوند) افزایش می یابد، عدم تعادلی بین ورود و خروج الکترون ها در زنجیره تنفسی وجود دارد و تشکیل گونه فعال (واکنش پذیر) اکسیژن میتوکندری افزایش می یابد. این افزایشِ تولیدِ تشکیل گونه فعال (واکنش پذیر) اکسیژن اثرات اضافی دارد که باعث تشدید این حلقه معیوب (شکل 1 – 1) می شود.
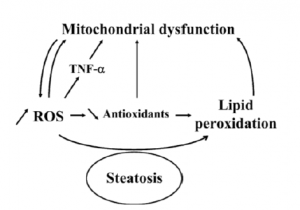
همانطور که گفته شد گونه فعال (واکنش پذیر) اکسیژنِ بیشتر باعث افزایش پراکسیداسیون لیپیدها می شوند، که می توانند مستقیماً به دی ان ای میتوکندری آسیب برسانند و باعث ایجاد سیتوکین های مختلف از جمله فاکتور نکروز توموری آلفا 1 (α-TNF) شوند که میتوکندری را تغییر می دهد. آنها ممکن است در افزایش آپوپتوز سلولهای کبدی در بیماران مبتلا به استئاتوهپاتیت غیرالکلی نقش داشته باشند.
در بیمارانی که داروهایی دریافت می کنند که مسبب استئاتوهپاتیت غیر الکلی شناخته می شوند (به عنوان مثال، آمیودارون، تاموکسیفن) تولید گونه فعال (واکنش پذیر) اکسیژن حتی می تواند بیشتر باشد، زیرا نشان داده شده است که عوامل آمیودارون مستقیماً مانع جریان الکترون در سلولهای کبدی موش می شوند.
مدالیته های تشخیصی کبد چرب غیر الکلی:
اولتراسوند:
اولتراسوند چندین مزیت نسبت به تصویربرداری دیگر از جمله CT و MR دارد: اولتراسوند به طور گسترده ای در دسترس است و در انجام معاینات اولتراسوند نیازی به قرار گرفتن در معرض اشعه نیست. ارزیابی استئاتوز کبدی با استفاده از اولتراسوند براساس تغییر اکو در پارانشیم کبدی است. هنگامی که اکوژنیسیته پارانشیمی کبد بالاتر از اکوژنیکیت قشر کلیه و ارزیابی میزان نفوذ پرتو اولتراسوند به قسمت عمیق کبد و وضوح ساختار دیواره رگهای خونی در کبد نخمین زده می شود باشد، به استئاتوز کبدی مشکوک است.
درجه استاتوز کبدی معمولاً با استفاده از مقیاس چهار نمره ای (گرید) درجه بندی می شود: طبیعی (درجه 0)، خفیف (درجه 1)، متوسط (درجه 2) و شدید (درجه 3)، فیبروز کبدی همچنین ممکن است اکوژنیسیتی (منعکس کردن اکو) پارانشیمی کبدی را افزایش دهد. اولتراسوند می تواند یک دقت منفی در تشخیص استئاتوز کبدی متوسط تا شدید (یعنی استئاتوز درجه 2 یا بیشتر از آن) به طور همزمان ایجاد کند.
با این حال، راجع به تمام درجه استئاتوز کبدی از جمله درجه خفیف، اولتراسوند روش تشخیصی دقیقی نیست دقت تشخیصی محدود برای تشخیص استئاتوز کبدی درجه خفیف و ارزیابی کیفی و ماهیت درونی متنوع این آزمون اپراتور یا ارزیاب از محدودیت های اصلی اولتراسوند در ارزیابی NAFLD است.
برای غلبه بر محدودیت های فوق الذکر اولتراسوند و بهبود دقت تشخیصی در ارزیابی استئاتوز کبدی، اصلاحات متعددی در تکنیک های اولتراسوند ایجاد و معرفی شده است. یکی از این اصلاحات، تجزیه و تحلیل کمی کامپیوتری اطلاعات دامنه اکو، تضعیف و یا زمینه پرتو اولتراسوند است.
یکی دیگر از ابزارهای کمی مبتنی بر سونوگرافی برای استئاتوز کبدی، پارامتر میرایی کنترل شده (CAP) به دست آمده از الاستوگرافی گذرا است. CAP میزان تضعیف پرتو اولتراسوند توسط واکوئل های چربی داخل سلول را در فرکانس مرکزی کاوشگر M (پروپ) ارزیابی می کند و نتایج به صورت دسی بل در متر ظاهر می شوند که از 100 تا 400 دسی بل در متر است. یکی از محدودیت های عمده CAP می تواند عدم معاینه و فاصله کپسول بزرگتر پوست و عدم دستیابی به مقادیر CAP در بیماران چاق باشد.
به طور خلاصه، اولتراسوند برای غربالگری NAFLD در بیماران در معرض خطر استفاده شده است زیرا اولتراسوند به طور گسترده ای در دسترس است و نیازی به قرار گرفتن در معرض اشعه نیست. در واقع، اولتراسوند می تواند دقت تشخیصی نسبتاً خوبی برای تشخیص استئاتوز کبدی درجه متوسط تا شدید ارائه دهد. با این حال، دقت محدود برای تشخیص استئاتوز کبدی با درجه خفیف و ماهیت کیفی، درونی معاینه با تنوع بین ناظر از اشکالات عمده اولتراسوند است. برای غلبه بر این محدودیت ها، چندین پارامتر کمی به دست آمده از معاینه اولتراسوند از جمله نسبت کبدی، ASQ و CAP ایجاد شده است و نتایج امیدوار کننده ای را گزارش کرده است. با این حال، این تکنیک های کمی جدید اولتراسوند نیاز به اعتبار بالینی بیشتری دارد.
شایعترین علت بیماری مزمن کبدی
سی تی اسکن
ارزیابی استئاتوز کبدی با استفاده از CT بر اساس اندازه گیری مقدار تضعیف پارانشیم کبدی است که به صورت واحدهای (Hounsfield) HU بیان می شود. از آنجا که مقدار تضعیف چربی، معمولاً حدود 100- HU، بسیار کمتر از بافت نرم است که معمولاً حدود 30-40 HU است، با پیشرفت استئاتوز کبدی، مقدار تضعیف پارانشیمای کبدی کاهش می یابد.
از تصاویر CT ورید پورتال با افزودن کنتراست برای ارزیابی استئاتوز کبدی در صورت صحت تشخیصی قابل مقایسه با سی تی اسکن بدون افزودن ماده کنتراست استفاده کرد، بهتر است برای ارزیابی استئاتوز کبدی از CT اسکن بدون تزریق به عنوان تفاوت (مقایسه با) استفاده شود و اسکن تاخیری می تواند بر میزان تضعیف پارانشیم کبدی پس از تزریق ماده حاجب تأثیر بگذارد.
اندازه گیری ساده مقدار تضعیف پارانشیم کبدی در CT اسکن بدون تزریق به طور گسترده ای برای ارزیابی استئاتوز کبدی نسبت به مقدار تضعیف مطلق پارانشیم کبدی در سی تی اسکن بدون تزریق، اختلاف تضعیف بین کبد و طحال (CT L-S) را بهتر نشان می دهد.
مقدار قطعی CTL-S برای تشخیص استئاتوز کبدی با درجه متوسط تا شدید در حدود 10- است. با این حال، در مورد تشخیص استئاتوز کبدی درجه خفیف، CTL-S یک روش دقیق نیست و محدودیت دقت تشخیصی برای تشخیص استئاتوز کبدی درجه خفیف، یکی از اشکال عمده CT، همراه با استفاده از اشعه است.
علاوه بر استاتوز کبدی، عوامل مختلفی از جمله وجود آهن بیش از حد در موارد هموکروماتوز یا هموسیدروز و مصرف چندین دارو از جمله آمیودارون که حاوی ید است می توانند بر میزان میرایی پارانشیم کبدی در سی تی اسکن بدون تزریق تأثیر بگذارند.
CT با دو انرژی (DECT) که از دو سطح انرژی مختلف استفاده می کند، می تواند از بین ترکیبات شیمیایی مختلف از جمله چربی در بافت ها تفاوت ایجاد کند، بنابراین می تواند عملکرد تشخیصی بهتری برای تشخیص استئاتوز کبدی در مقایسه با CT تک انرژی معمولی ارائه دهد.
با توجه به دقت محدود CT برای تشخیص استئاتوز کبدی درجه خفیف و ضرر احتمالی قرار گرفتن در معرض اشعه، CT را می توان به عنوان یک روش تصویربرداری نامناسب برای ارزیابی NAFLD در نظر گرفت. CT ممکن است برای ارزیابی استئاتوز کبدی در شرایط خاص بالینی مفید باشد. یکی از این شرایط ارزیابی برای کاندیدای اهدا کننده کبد زنده است. برای ارزیابی آناتومی عروق کبدی اهدا کننده از جمله شریان کبدی، ورید پورتال و ورید کبدی پس از تزریق ماده حاجب، قطعاً CT با رزولوشن فضایی بالایی نیاز است. در این شرایط، می توان با اضافه کردن سی تی اسکن بدون کنتراست قبل از تزریق ماده حاجب، استاتوز کبدی از درجه متوسط تا شدید را تشخیص داد، به استثنای بیمار به عنوان کاندیدای احتمالی اهداکننده کبد هستن.
MRS
MRS می تواند به طور مستقیم ترکیب شیمیایی موجود در بافت را بر اساس ترکیب فرکانسی سیگنال اصلی از وکسل مورد علاقه اندازه گیری کند. برای ارزیابی استئاتوز کبدی، پروتون (H 1) MRS متداول ترین روش استفاده شده است. بیشتر پیک ها قابل شناسایی در MRS کبد از پروتونهای آب و چربی نشات می گیرند. کسر چربی چگالی پروتون (PDFF) را می توان به عنوان نسبت مجموع شدت سیگنال حاصل از چربی محاسبه و تقسیم بر مجموع شدت سیگنال از پروتونها در چربی و آب کرد.
شدت سیگنالها از پروتونهای آب و چربی در کبد معمولاً زیاد است و همچنین اکوزیشن منفرد MRS در کبد می تواند در زمان کوتاهی در طول یک حبس تنفس انجام شود.شایعترین علت بیماری مزمن کبدی
اثرات زمان آسایش T1 و T2 در MRS همچنین در ارزیابی استئاتوز کبدی تاثیر می گذارد. برای غلبه بر به حداقل رساندن اثر زمان آسایش T1، می توان از زمان تکرار طولانی (TR) استفاده کرد. علاوه بر این، MRS چند اکو می تواند اثر آرامش T2 را با استفاده از داده های متعدد به دست آمده از زمان های مختلف تایم اکو (TE) اصلاح کند و معمولاً با حبس تنفس به دست می آید. این پیشرفت در فن آوری MRS، امکان تعیین کمی دقیقتر استئاتوز کبدی را فراهم می کند.
ارزیابی محتوای دقیق چربی در نمونه های کبدی با استفاده از روش های لیپید بیوشیمیایی یا تجزیه و تحلیل کامپیوتری تصاویر میکروسکوپی نشان داد که PDFF به دست آمده از MRS ارتباط بهتری دارد با محتوای واقعی چربی، در مقایسه با ارزیابی هیستوپاتولوژیک استئاتوز کبدی که توسط آسیب شناسان انجام شده است.
کنتراست در MRS می تواند قابلیت تکرارپذیری اندازه گیری عالی را فراهم کند ولی ماهیت درونی با تنوع زیادی بین مشاهده کننده ها بررسی هیستوپاتولوژیک در میان آسیب شناسان مختلف و ماهیت تهاجمی و پتانسیل عوارض می تواند یکی دیگر از مشکلات عمده بیوپسی کبد در ارزیابی کمی استئاتوز کبدی باشد.
MRS به عنوان مرجع جایگزین روش استاندارد به بیوپسی کبد برای تشخیص و درجه بندی استئاتوز کبدی در نظر گرفته شده است و در بسیاری از کارآزمایی های بالینی که نیاز به ارزیابی کمی استئاتوز کبدی دارند، استفاده شده است.
یکی از محدودیت های عمده MRS حجم کم نمونه است که این حجم نمونه در بیمارانی که تغییر چربی ناهموار دارند مشکل ساز شود.
به طور خلاصه، MRS یک روش ساده برای اندازه گیری استئاتوز کبدی دارد، و بنابراین، عملکرد تشخیصی عالی برای ارزیابی کمی استئاتوز کبدی با تکرارپذیری بالای دراندازه گیری را فراهم می کند. علاوه بر این، MRS یک روش غیرتهاجمی است و نیازی به قرار گرفتن در معرض اشعه نیست. بنابراین، در حال حاضر، MRS به عنوان مرجع غیرتهاجمی روش استاندارد برای تشخیص و تعیین کمی استئاتوز کبدی در نظر گرفته شده است.
ام آر آی
چندین روش مختلف برای ارزیابی استئاتوز کبدی در MRI ایجاد و معرفی شده است: تصویربرداری شیفت شیمیایی (CSI). اشباع طیف چربی و روش تحریک انتخابی چربی. در این میان، CSI به دلیل کاربرد آسان و همچنین دقت بالاتر بیشترین استفاده را برای ارزیابی استئاتوز کبدی با استفاده از MRI داشته است. بر خلاف MRS که می تواند شدت سیگنال را از ترکیب شیمیایی خاص درون بافت از جمله پروتون در آب و چربی در مکان های مربوطه در دامنه های فرکانسی اندازه گیری کند، MRI شدت سیگنال را به عنوان مجموع بردار کلیه سیگنال ها از انواع ترکیبات شیمیایی در یک پیکسل تصویر، از جمله پروتون در آب و چربی نمایش می دهد.
پروتونهای موجود در چربی و آب با فاصله منظم نوسان می کنند و در فاز مخالف (OP) یا در فاز (IP) در TE خاص قرار می گیرند و CSI از این اختلاف فرکانس رزونانس بین پروتونهای موجود در آب و چربی برای جداسازی سیگنالها استفاده می کند.
زمان آرامش T1 بین پروتون آب و پروتون چربی می تواند علاوه بر تراکم پروتون چربی و آب، بر شدت سیگنال تصاویر IP و OP نیز تأثیر بگذارد. استفاده از فلیپ انگل کوچک می تواند اثر ریلکسیشن T1 را به حداقل برساند و کمی سازی دقیق تر استئاتوز کبدی را با استفاده از CSI امکان پذیر می کند. از آنجا که مقدار TE برای IP بیشتر از OP است، واپاشی سیگنال مربوط به T2 * در فاصله زمانی OP و IP نیز بر تفاوت شدت سیگنال بین OP و IP تأثیر می گذارد، که منجر به کمی سازی نادرست استئاتوز کبدی، به ویژه در حضور آهن در کبد که به طور قابل توجهی واپاشی مربوط به T2 * را افزایش می دهد.
برای غلبه بر اثرات آسایش T2 *، روش جمع اکو چندگانه معمولاً با استفاده از شش اکو برای اصلاح واپاشی سیگنال مربوط به T2 * در طی OP و IP چندگانه معرفی شده است. علاوه بر این، این روش اکو متعدد همچنین می تواند برای محاسبه زمان T2 * کبد که شناخته شده است مربوط به محتوای کل آهن کبد است، استفاده شود.
MRS معمولاً به عنوان مرجع روش استاندارد برای تشخیص و تعیین کمی استئاتوز کبدی انتخاب شده است زیرا MRS با اندازه گیری مستقیم شدت سیگنال از پروتون های چربی و پروتون های آب، PDFF را تخمین می زند، در حالی که روش CSI ،PDFF را به طور غیرمستقیم از اختلاف شدت بین OP و IP ناشی از تداخل سیگنال بین آب و پروتون چربی محاسبه می کند و بنابراین، MRS به عنوان روش دقیق تر برای تعیین مقدار چربی کبد در نظر گرفته شده است تا CSI. نتایج مطالعات اعتبارسنجی نشان داده است که PDFF با استفاده از الگوریتم های مدل سازی چربی طیفی از T1 مستقل، T2 * تصحیح شده با الگوریتم های چربی طیفی محاسبه شده با استفاده از MRS کاملاً منطبق تر است هنگامی که با MRS مقایسه می شود، روش CSI یک مزیت بالقوه برای کمی سازی چربی کبد دارد. (شایعترین علت بیماری مزمن کبدی)
روش CSI می تواند کل کبد را پوشش دهد، بنابراین، PDFF مشتق از CSI ممکن است درجه دقیق استئاتوز کبدی را حتی در صورت تغییر چربی ناهموار که محدودیت بالقوه MRS با حجم نمونه کوچک است، منعکس کند. محدودیت بالقوه CSI محدوده دینامیکی PDFF است. از آنجا که تکنیک های CSI فقط از اطلاعات شدت سیگنال بر روی تصویر OP و IP بدون اطلاعات فاز استفاده می کنند، نمی توانند بافت غالب چربی را از بافت غالب بر آب تشخیص دهند.
نتیجه
NAFLD که پتانسیل پیشرفت در مرحله پیشرفته تر فیبروز / سیروز را دارد شایعترین علت بیماری مزمن کبدی مشخص شده است. نمونه برداری از کبد با معاینه هیستوپاتولوژیک روش استاندارد طلایی برای تشخیص و تعیین کمی استئاتوز کبدی بوده است که این عمل تهاجمی همراه با عارضه احتمالی، حجم کم نمونه بیوپسی و همچنین تنوع زیاد در اندازه گیری در بین آسیب شناسان است.
اولتراسوند روش تصویربرداری غیرتهاجمی و بدون نیاز به قرار گرفتن در معرض تابش است که ارائه دقت تشخیصی نسبتاً خوب برای تشخیص استئاتوز کبدی درجه متوسط تا شدید و عملکردهای تشخیصی محدود برای تشخیص استئاتوز کبدی درجه خفیف و معاینه درونی با تنوع بالای درون بین اپراتور از عمده ترین محدودیت های اولتراسوند است. برای غلبه بر این محدودیت ها از نسبت کبدی و ASQ و CAP استفاده می شود.
با توجه به خطر احتمالی اشعه یونیزه و دقت محدود در تشخیص استئاتوز کبدی درجه خفیف، CT می تواند به عنوان یک روش تصویربرداری نامناسب برای ارزیابی NAFLD در نظر گرفته شود، به جز وضعیت بالینی خاص مانند ارزیابی کاندیدای اهدا کننده کبد زنده. MRS و T1 مستقل، T2 * تصحیح شده چند اکو CSI با الگوریتم های مدل طیف چربی MRI PDFF را فراهم می کند، و هر دو MRS و T2 * تصحیح شده چند اکو CSI با الگوریتم های مدل چربی طیفی مشتق شده PDFF بسیار دقیق و قابل تکرار برای تشخیص و تعیین کمی استئاتوز کبدی. بنابراین، هر دو MRS و T1 مستقل، T2 * تصحیح شده با اکو CSI با الگوریتم های مدل چربی طیفی MRI به عنوان مرجع جایگزین روش استاندارد برای تعیین کمی استئاتوز کبدی به بیوپسی کبد در نظر گرفته شده اند و بسیاری از آزمایشات بالینی که نیاز به ارزیابی کمی دارند امروزه برای بررسی چربی در استئاتوز کبدی از روش مبتنی بر MRS و MRI استفاده می شود.
با این حال، در دسترس بودن محدود واحد MR، به ویژه در مقایسه با اولتراسوند، هزینه بالای معاینه ممکن است محدودیت بالقوه روش کمی سازی چربی MRS و MRI باشد.
بنابراین، هم پزشکان و هم رادیولوژیست هایی که بیماران NAFLD را کنترل می کنند باید از جوانب مثبت و منفی هر روش تصویربرداری برای ارزیابی کمی NAFLD آگاه باشند و روش مناسب را برای هر بیمار انتخاب کنند.
گردآوری و ترجمه: آقایان رحیم ختیال، محمد آرامش و خانمها فاطمه اسدی فرد و مرضیه زراسوند
نویسنده سایت: مهدی میرزارضائی