تکنیک های رادیوگرافی مچ دست (2)
تکنیک های رادیوگرافی مچ دست (2)
نمای PA
با چرخش به سمت استخوان رادیوس
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود.
وضعیت بیمار
- نشسته برروی صندلی در انتهای تخت رادیوگرافی به صورتی که بازو و ساعد برروی تخت قرار گیرند
وضعیت عضو
- مچ را برروی گیرنده ی تصویر جهت نمای PA قرار دهید.
- بدون حرکت دادن ساعد ، دست را از ناحیه ی مچ به سمت داخل ( رادیوس ) بچرخانید. ( شکل 85-4 )
- اندام های تناسلی را با حفاظ سربی بپوشانید.
شکل 85-4 نمای PA مچ دست با چرخش به طرف استخوان رادیوس
اشعه ی مرکزی
- عمود بر ناحیه ی مرکزی استخوان های مچ
ساختمان های نمایش داده شده
چرخش دست به طرف رادیوس سبب باز شدن فضای بین استخوان های مچ در سمت داخل می گردد. ( شکل 86-4 )
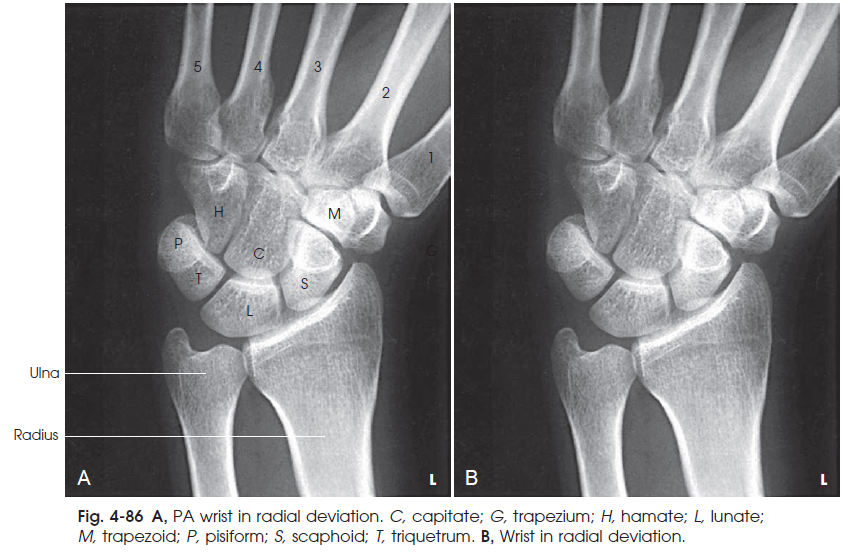
شکل86-4 A تصویر PA از مچ با چرخش به سمت رادیوس C : Capitate ، G : Trapezium ، H : Hamate ، L : Lunate ، M : Trapezoid ، P : Pisiform ، S : Scaphoid ، T : Triquetrum . B مچ با چرخش به سمت رادیوس
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- انتهای دیستال استخوان های رادیوس و اولنا ، استخوان های مچ و نیمه ی پروگزیمال استخوان های کف دست
- استخوان های مچ و مفاصل آن ها در سمت داخلی مچ
- مچ بدون چرخش
- بیشترین میزان چرخش استخوان رادیوس توسط زاویه ای که بین محور طولی ساعد و استخوان های کف دست ایجاد شده است ، مشخص می گردد.
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
مچ
Scaphoid
نمای PA axial
روش STECHER
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود.
وضعیت بیمار
- نشسته برروی صندلی در انتهای تخت رادیوگرافی به صورتی که بازو و زیربغل در تماس با تخت قرار گیرند.
- ساعد را روی تخت قرار دهید.
وضعیت عضو
- گیرنده ی تصویر را برروی تکیه گاهی قرار دهید به طوریکه انتهایی که انگشتان برروی آن قرار می گیرند به اندازه ی 20 درجه از سطح تخت بالاتر باشد. ( شکل 87-4 )
- مچ را برای نمای PA تنظیم کنید و آن را در مرکز گیرنده قرار دهید.
- Bridgman پیشنهاد می کند که برای این گرافی مچ به طرف اولنا چرخش داشته باشد.
- اندام های تناسلی را با حفاظ سربی بپوشانید.

شکل 87-4 نمای PA axial مچ دست برای Scaphoid ( روش STECHER با زاویه ی 20 درجه ی گیرنده ی تصویر )
اشعه ی مرکزی
- عمود بر سطح تخت و بر سر استخوان Scaphoid
محدودسازی
- به فاصله ی 2.5 اینچ ( 6 سانتی متر ) از سمت پروگزیمال و دیستال مفصل مچ و 1 اینچ ( 2.5 سانتی متر ) از طرفین
ساختمان های نمایش داده شده
20 درجه زاویه دادن به مچ سبب می گردد که استخوان scaphoid با اشعه ی مرکزی زاویه ی 90 درجه بسازد و به طور کامل و بدون روی هم افتادگی مشاهده گردد. ( شکل 88-4و 89-4 )
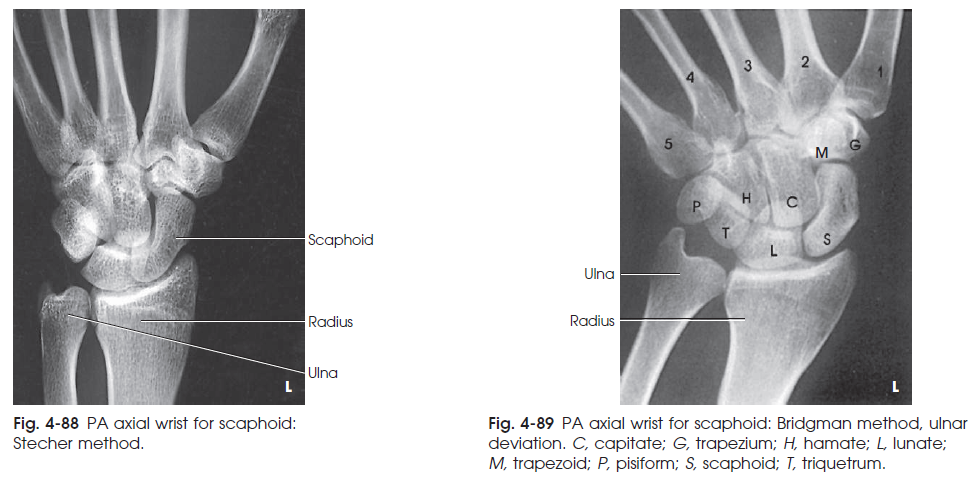
شکل88-4 تصویر PA axial از مچ جهت نمایش استخوان Scaphoid ( روش STECHER )
شکل89-4 تصویر PA axial از مچ جهت نمایش استخوان Scaphoid ( روش Bridgman چرخش به طرف اولنا C : Capitate ، G : Trapezium ، H : Hamate ، L : Lunate ، M : Trapezoid ، P : Pisiform ، S : Scaphoid ، T : Triquetrum
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- انتهای دیستال استخوان های رادیوس و اولنا ، استخوان های مچ و نیمه ی پروگزیمال استخوان های کف دست
- استخوان Scaphoid و مفاصل مجاور به صورت باز
- مچ بدون چرخش
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
تنوع
STECHER روش قبلی را روش ترجیحی توصیه می نماید ولی همان نمای تصویربرداری به وسیله ی قرار دادن گیرنده ی تصویر به شکل افقی و زاویه دادن 20 درجه به اشعه ی مرکزی به طرف آرنج نیز امکان پذیر می باشد. ( شکل 90-4 )
جهت نمایش خط شکستگی که به طرف بالا و جلو می باشد این وضعیت ها ممکن است عکس شوند. به عبارت دیگر مچ ممکن است به طرف پایین زاویه داده شود یا از همان حالت افقی اشعه ی مرکزی به طرف انگشتان زاویه داده شود.
روش سومی که مجددا به وسیله ی STECHER پیشنهاد شده ، مشت کردن دست است. این حالت سبب بالا آمدن قسمت انتهایی استخوان Scaphoid شده و باعث می گردد این استخوان به صورت موازی با گیرنده ی تصویر قرار گیرد. همچنین در این حالت خط شکستگی باز تر می شود. مچ مشابه حالت PA روی گیرنده قرار می گیرد و اشعه ی مرکزی به صورت عمود بر مچ می تابد.
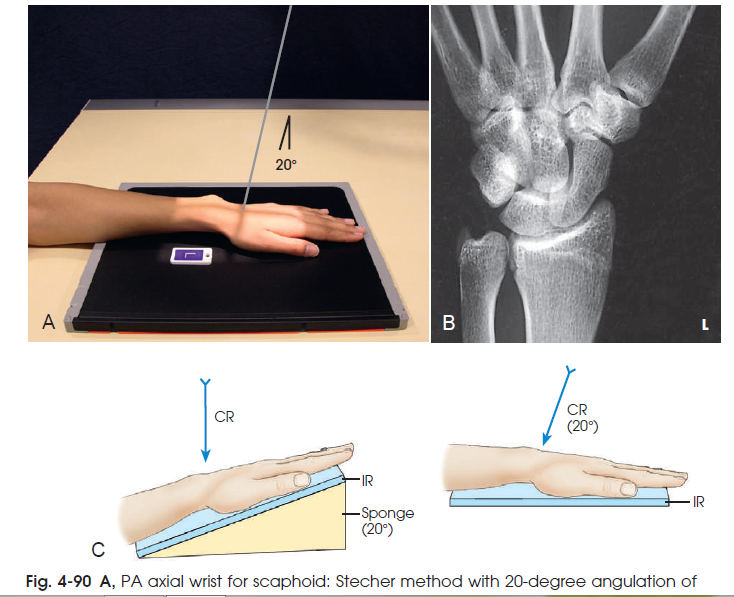
شکل90-4 A تصویر PA axial از مچ جهت نمایش استخوان Scaphoid : روش STECHER با چرخش اشعه ی مرکزی به اندازه ی 20 درجه به طرف مفصل آرنج B تصویر PA axial از مچ : روش STECHER . C گیرنده ی تصویر و اشعه ی مرکزی زاویه داده شده هردو روش تصویر مشابهی ایجاد می نمایند.
مچ
تصویربرداری های چندگانه از استخوان Scaphoid
نمای PA و PA axial
روش RAFERT-LONG
چرخش به سمت اولنا
شکستگی استخوان Scaphoid ، 60 درصد شکستگی های استخوان های مچ را شامل می شود. در سال 1991 ، رافرت و لانگ جهت تشخیص شکستگی این استخوان یک سری از تصویربرداری ها را که شامل 4 تصویربرداری با زوایای مختلف تابشی بودند پیشنهاد نمودند. این سری از تصویربرداری ها بعد از اینکه نمای متداول پرتونگاری از مچ به تشخیص شکستگی کمک نکرد انجام می پذیرد.
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود. یا به صورت عرضی برای چند تصویر برروی یک گیرنده
وضعیت بیمار
- نشسته برروی صندلی در انتهای تخت رادیوگرافی به صورتی که بازو و ساعدروی تخت قرار گیرند.
وضعیت عضو
- مچ را برروی گیرنده ی تصویر به حالت PA قرار دهید.
- بدون چرخش ساعد دست را به طرف استخوان اولنا تا حد امکان چرخش دهید. ( شکل 91-4 )
- اندام های تناسلی را با حفاظ سربی بپوشانید.

شکل 91-4 نمای PA مچ دست با چرخش به سمت اولنا
اشعه ی مرکزی
- عمود و با زوایای متعدد ؛ درحالیکه دست در همان وضعیت قرار گرفته است ، 4 تابش جداگانه با زوایای صفر ، 10 ، 20 و 30 درجه به طرف سر انجام دهید.
- اشعه ی مرکزی باید عمود بر استخوان Scaphoid باشد.
- محدود کننده ی اشعه باید بسیار نزدیک منطقه ی مورد نظر باشد تا کیفیت تصویر بهبود یابد.
ساختمان های نمایش داده شده
استخوان Scaphoid با کمترین روی هم افتادگی مشاهده می گردد. ( شکل 92-4 )
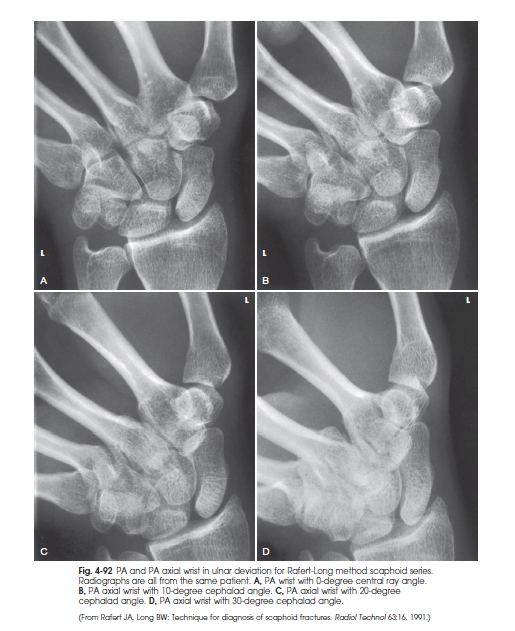
شکل92-4 تصویرPA و PA axial از مچ با چرخش به سمت اولنا ( روش RAFERT-LONG تصویربرداری سری از استخوان Scaphoid ) همه ی تصاویر مربوط به یک بیمار می باشد. A تصویر PA از استخوان Scaphoid با زاویه ی صفر درجه. B تصویر PA axial از مچ با چرخش 10 درجه به طرف سر C تصویر PA axial از مچ با چرخش 20 درجه به طرف سر و D چرخش 30 درجه به طرف سر نمای PA axial از مچ
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- مچ بدون چرخش
- استخوان Scaphoid و مفاصل مجاور به صورت باز
- بیشترین میزان چرخش استخوان اولنا
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
مچ
استخوان Trapezium ( ذوزنقه ای )
نمای PA axial oblique
روش CLEMENTS-NAKAYAMA
شکستگی استخوان Trapezium به ندرت اتفاق می افتد. ولی اگر تشخیص داده نشود منجر به مشکلات عملکردی می گردد. همچنین در بعضی از موارد سطوح مفصلی این استخوانباید جهت بیماری استئوآرتریت مورد بررسی قرار گیرد.
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود.
وضعیت بیمار
- درحالیکه بیمار در انتهای تخت رادیوگرافی نشسته است، دست را به حالت نیمرخ بر روی گیرنده ی تصویر قرار دهید.
وضعیت عضو
- دست را از ناحیه ی مچ در حالت نیمرخ بر روی سطح اولنا در مرکز گیرنده ی تصویر قرار دهید.
- یک اسفنج با زاویه ی 45 درجه در سطح کف دستی قرار دهید و دست را بچرخانید تا در تماس با آن قرار گیرد.
- اگر بیمار قادر به چرخش دست به طرف اولنا باشد ، گیرنده ی تصویر را طوری تنظیم کنید که محور طولی آن و محور طولی ساعد با اشعه ی مرکزی هم جهت باشد. ( شکل 93-4 )
- اگر بیمار قادر به چرخش کامل به طرف اولنا نباشد مچ را با گیرنده ی تصویر هم جهت کنید و انتهای آرنج را به اندازه ی 20 درجه از اشعه ی مرکزی دور کنید. ( شکل 94-4 )
- اندام های تناسلی را با حفاظ سربی بپوشانید.

شکل 93-4 نمای PA axial oblique مچ دست جهت مشاهده ی استخوان Trapezium : روش CLEMENTS-NAKAYAMA : با چرخش به سمت اولنا

شکل94-4 نمای PA axial oblique مچ دست جهت مشاهده ی استخوان Trapezium : روش CLEMENTS-NAKAYAMA : بدون چرخش به سمت اولنا
اشعه ی مرکزی
- با زاویه 45 درجه به طرف انگشتان بر روی انفیه دان تشریحی ( snuffbox ) مچ طوری قرار می گیرد که امتداد اشعه از استخوان Trapezim بگذرد.
ساختمان های نمایش داده شده
این تصویر استخوان Trapezium را به وضوح نشان داده و نمایانگر مفاصل آن با استخوان های مچ مجاور می باشد. ( شکل 95-4 ) . مفصل بین Trapezium و Scaphoid در این تصویر قابل مشاهده نیست.
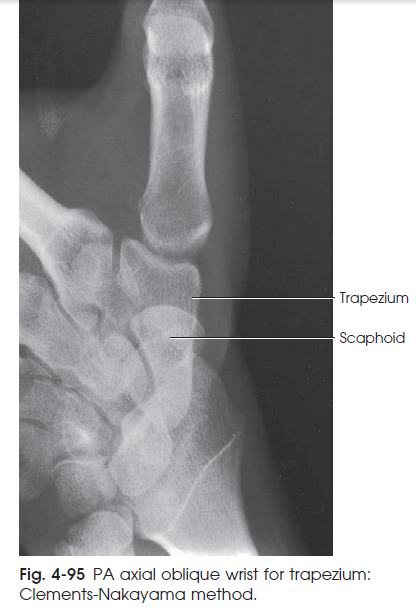
شکل95-4 نمای PA axial oblique مچ دست جهت مشاهده ی استخوان Trapezium : روش CLEMENTS-NAKAYAMA
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- استخوان Trapezium به طور جداگانه از سایر استخوان های مچ دیده می شود فقط مفصل آن با Scaphoid دیده نمی شود.
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
توجه : هالی نمای دیگری را برای مشاهده ی این استخوان پیشنهاد داده است به این صورت که دست بر روی یک تکیه گاه اسفنجی 37 درجه با چرخش به طرف اولنا قرار می گیرد و اشعه ی مرکزی به طور عمود بر ناحیه ی انتهای پروگزیمال قاعده ی اولین استخوان کف دست می تابد.
مچ
پل مچ ( Carpal Bridge )
نمای Tangential ( تانژانسیل یا تماسی )
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود.
وضعیت بیمار
- نشسته یا ایستاده در یک سمت تخت رادیوگرافی برای حالت دادن آسان تر بازو و یا لامپ اشعه x
وضعیت عضو
- دست از سطح پشت دستی بر روی کاست قرار می گیرد به صورتی که دست و ساعد با یکدیگر زاویه ی 90 درجه بسازند ( شکل 96-4 )
- زمانی که مچ دست خیلی دردناک باشد می توان ساعد را به طور افقی بر روی کیسه ی شنی یا سایر تکیه گاه ها قرار داد و مچ را به طرف داخل خم کرد طوری که ساعد و کف دست با یکدیگر زاویه ی 90 درجه بسازند. گیرنده ی تصویر به صورت عمودی در زیر دست قرار می گیرد. ( شکل 97-4 )
- اندام های تناسلی را با حفاظ سربی بپوشانید.

شکل 96-4 نمای تماسی پل مچ دست ( روش اصلی )
شکل97-4 نمای تماسی پل مچ دست ( روش تعدیل شده )
اشعه ی مرکزی
- با زاویه ی 45 درجه به طرف پایین ( caudal ) در نقطه ای به اندازه ی 1.5 اینچ ( 3.8 سانتی متر ) بالاتر از مفصل مچ
ساختمان های نمایش داده شده
تصویر پل مچ در شکل های 98-4 و 99-4 مشاهده می شود. این نما جهت نشان دادن شکستگی های استخوان Scaphoid ، جابجایی های Lunate ، کلسیفیکاسیون ها و جسم خارجی در ناحیه ی پشت مچ و شکستگی های ترکه ای در قسمت های پشتی استخوان های مچ مورد استفاده قرار می گیرد.
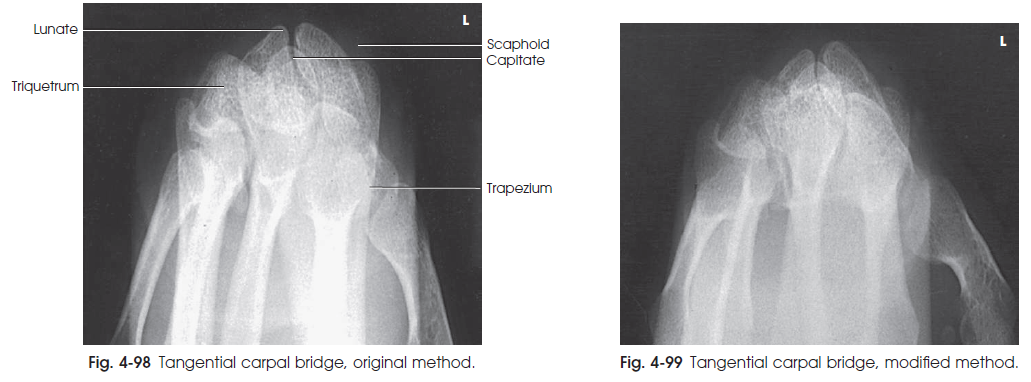
شکل98-4 نمای تماسی پل مچ دست ( روش اصلی )
شکل99-4 نمای تماسی پل مچ دست ( روش تعدیل شده )
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- سطوح پشتی استخوان های مچ بدون افتادن تصویر قاعده ی استخوان های کف دست بر روی آنها
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
کانال مچ
نمای Tangential ( تانژانسیل یا تماسی )
روش GAYNOR-HART
کانال مچ شامل تاندون های خم کننده انگشتان و عصب میانی می باشد. فشردن این عصب سبب درد می گردد. تصویربرداری به منظور تشخیص هرگونه حالت غیرطبیعی استخوان ها و بافت نرم در این تونل صورت می گیرد.
شکستگی قلاب استخوان Hamate ، استخوان های Pisiform و Trapezium در ورزشکاران به طور فزاینده ای دیده می شود که نمای تماسی به تشخیص این شکستگی ها کمک می نماید. این نما در سال 1977 به عنوان یک نمای ضروری توسط تحقیقاتی که انجام شده بود شناخته شده است.
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود.
نمای Inferosuperior ( از پایین به بالا )
وضعیت بیمار
- بیمار نشسته در انتهای تخت تصویربرداری طوری که بتواند ساعد را به موازات محور طولی تخت قرار دهد.
وضعیت عضو
- مچ را تا حد امکان بکشید و گیرنده ی تصویر را در زیر مچ در حد زائده ی استایلوئید رادیوس قرار دهید.
- به عنوان تکیه گاه یک اسفنج غیرحاجب را به ضخامت تقریبی 1.9 سانتی متر در زیر قسمت پایینی ساعد قرار دهید.
- دست را طوری حالت دهید که محور طولی آن به صورت عمودی با تخت قرار گیرد.
- جهت جلوگیری از روی هم افتادن سایه ی استخوان های Hamate و Pisiform دست را کمی به طرف رادیوس چرخش دهید.
- از بیمار بخواهید تا با دست دیگر انگشتان این دست را در حالت کشیده نگه دارد یا از وسیله ی مناسب دیگری برای کشش دست مورد نظر استفاده کنید. ( شکل 100-4 )
- اندام های تناسلی را با حفاظ سربی بپوشانید.
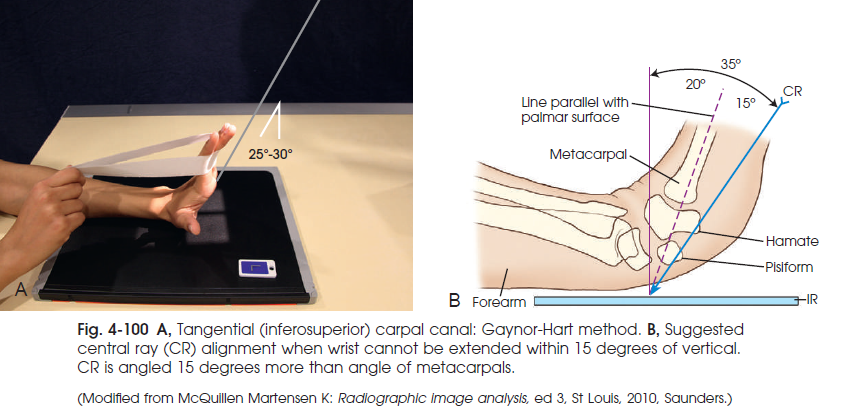
شکل 100-4 A نمای تماسی ( inferosuperior ) از تونل مچ ( روش GAYNOR-HART ) B جهت پیشنهادی اشعه ی مرکزی وقتی که مچ از حالت عمودی بیشتر از 15 درجه نمی تواند کشیده شود. اشعه ی مرکزی می تواند 15 درجه بیشتر از زاویه ی استخوان های کف دست زاویه داده شود.
اشعه ی مرکزی
- جهت اشعه ی مرکزی به طرف کف دست 1 اینچ ( 2.5 سانتی متر ) زیر قاعده ی سومین استخوان کف دست و در زاویه ی 25 تا 30 درجه به طرف محور طولی دست.
- وقتی که مچ از حالت عمودی بیشتر از 15 درجه کشیده نمی شود ، اول اشعه ی مرکزی را به موازات سطح کف دستی تنظیم کنید سپس 15 درجه به سمت کف دست زاویه دهید.
محدودسازی
- به فاصله ی 1 اینچ ( 2.5 سانتی متر ) از سایه ی مچ از هر سه سمت
ساختمان های نمایش داده شده
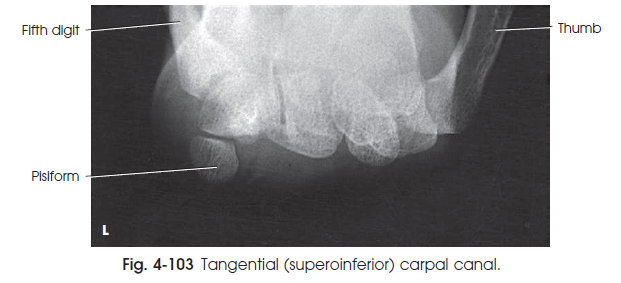
این تصویر از تونل مچ نشان دهنده ی سطح کف دستی و توبرکل استخوان Trapezium ، استخوان های Scaphoid ، Capitate ، قلاب Hamate ، Triquetrum و کل استخوان Pisiform می باشد. ( شکل 101-4 )
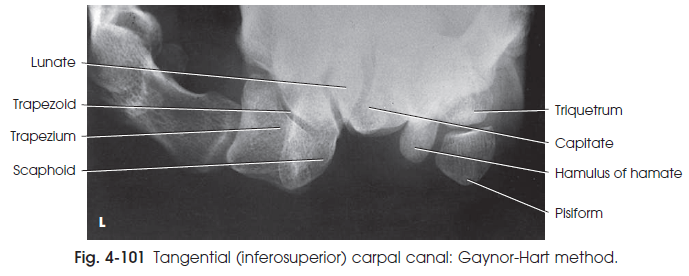
شکل101-4 نمای تماسی ( inferosuperior ) از تونل مچ ( روش GAYNOR-HART )
نمای Superoinferior ( از بالا به پایین )
وضعیت بیمار
- وقتی که بیمار نتواند در وضعیت قبلی حالت بگیرد می توان همان تصویر را به شکل دیگر به دست آورد. بیمار ایستاده پشت به تخت تصویربرداری و کف دست بر روی تخت قرار می گیرد.
- از بیمار بخواهید مچ را به طرف خارج تا حدی که امکان دارد و ساعد را به طرف خود خم کند به صورتی که تونل مچ مماس با گیرنده ی تصویر قرار گیرد ( شکل 102-4 ) کانال در نمای کف دستی مچ به راحتی قابل لمس است و در این حالت کانال بین تقعر استخوان Trapezium از خارج و قلاب استخوان Hamate و Pisiform از داخل قرار دارد.
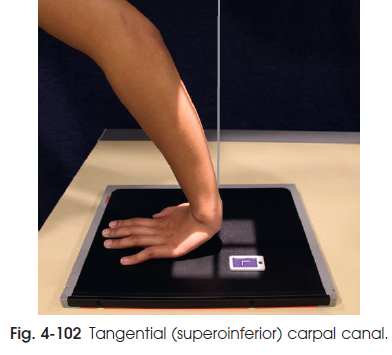
شکل102-4 نمای تماسی ( Superoinferior ) از تونل مچ
وضعیت عضو
- زمانی که امکان خم کردن مچ به طرف خارج محدود می باشد می توان از یک تکیه گاه 45 درجه ای در زیر سطح دست استفاده نمود که سبب بالا آمدن مچ به مقدار کم شده و اشعه ی مرکزی به شکل تماسی از کانال عبور می کند. به علت افزایش فاصله ی عضو تا گیرنده مقداری بزرگنمایی ایجاد می گردد. ( شکل 103-4 )
شکل103-4 نمای تماسی ( Superoinferior ) از تونل مچ
تکنیک های رادیوگرافی مچ دست (2)
اشعه ی مرکزی
- اشعه ی مرکزی در تماس با کانال مچ در ناحیه ی میانی مچ
- زاویه ی چرخش اشعه از محور طولی ساعد به اندازه ی 20 تا 35 درجه به طرف دست
محدودسازی
- محدودسازی شامل قسمت کف دستی مچ و یک سوم پروگزیمال استخوان های کف دست و 1 اینچ ( 2.5 سانتی متر ) از طرفین می باشد.
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- استخوان های مچ در حالت قوسی
- استخوان Pisiform بدون روی هم افتادگی سایر استخوان ها
- قلاب استخوان Hamate
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
تکنیک های رادیوگرافی مچ دست (2)
این نوشته از روی اطلس مریل ویرایش ۱۳ توسط جمعی از دانشجویان علوم پزشکی به زبان فارسی بطور اختصاصی برای وبسایت گالنی ترجمه شده است. دسترسی برای عموم رایگان است. استفاده از مطالب با ذکر منبع و آدرس اینترنتی galleny.com بلامانع است. هرگونه استفاده تجاری از این ترجمه ها منع می شود.
مترجم: شادی عابد، علوم پزشکی کاشان



