تکنیکهای رادیوگرافی انگشتان دست 2 تا 5
تکنیکهای رادیوگرافی انگشتان دست 2 تا 5
روش های کلی
زمانی که اندام فوقانی مورد رادیوگرافی قرار می گیرد باید مراحل زیر طی شود :
- انگشتر ، ساعت و سایر اشیاء رادیواوپک خارج شده و در یک محل امن در حین انجام رادیوگرافی قرار داده شود.
- برای جلوگیری از کشیدگی و پوزیشن نامساعد بیمار را در کنار یا انتهای تخت رادیوگرافی بنشانید.
- گیرنده ی تصویر را در یک محل و با زاویه ای قرار دهید که بیشترین میزان راحتی برای بیمار فراهم شود. زیرا به علت اینکه میزان عدم تحرک ( به خصوص دست و انگشتان ) محدود است، بیمار باید راحت باشد تا باعث افزایش آرامش و همکاری در حفظ پوزیشن خواسته شده شود.
- جهت اشعه ی مرکزی را عمود بر وسط گیرنده ی تصویر قرار دهید، مگر اینکه در درخواست به صورت دیگری تعیین شده باشد. چون فضاهای مفصلی اندام ها باریک هستند، سانتر دقیق برای جلوگیری از محو شدن فضاهای مفصلی ضروری است.
- زمانیکه یک آزمون دوطرفه از مچ ها و دست ها انجام می دهید از هر طرف به طور جداگانه رادیوگرافی کنید؛این روش از بهم ریختگی تصویر به خصوص درفضاهای مفصلی جلوگیری می کند.
- اندام های تناسلی را با یک نوار سربی یا روپوش سربی که روی لگن بیمار کشیده شده است در برابر پرتوهای ثانویه بپوشانید.
- از محدودکننده های میدان اشعه استفاده کنید. این تکنیک برای همه ی رادیوگرافی های اندام بالایی توصیه شده است.
- تابش های چندگانه بر روی یک گیرنده ی تصویر متداول می باشد. زمانیکه یک اکسپوز انجام می دهید باید طرف تابش نشده همیشه با صفحات سربی پوشانده شده باشد.
- در صورت لزوم از مارکرهای راست و چپ یا هر مارکر شناسایی دیگر استفاده کنید.
انگشتان دست ( دومین تا پنجمین انگشت )
نمای PA
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود. عرضی برای دو تصویر یا بیشتر روی یک گیرنده ی تصویر
وضعیت بیمار
- بیمار را در انتهای تخت رادیوگرافی بنشانید.
وضعیت عضو
زمان رادیوگرافی تکی از انگشتان دست ( به جز انگشت شست ) مراحل زیر را طی کنید :
- انگشت مورد نظررا به صورتی که سطح کف دستی رو به پایین باشد، در قسمت مورد نظر گیرنده ی تصویر قرار دهید.
- انگشت ها را به مقدار کم از هم جدا کنید. و انگشت مورد بررسی را در قسمت خط وسط گیرنده ی تصویر قرار دهید.
- مفصل PIP را در مرکز گیرنده تصویر قرار دهید. ( شکل های 13-4 تا 15-4 )
- اندام های تناسلی را با حفاظ سربی بپوشانید.
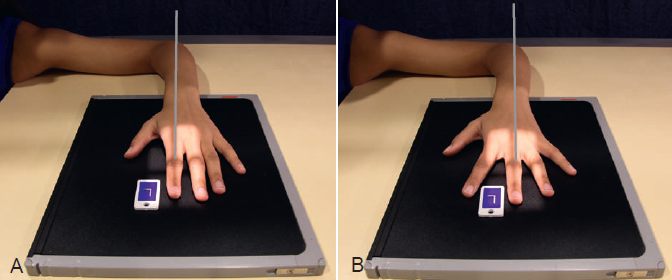
شکل 13-4 A PA انگشت دوم B PA انگشت سوم

شکل 15-4 PA انگشت پنجم شکل 14-4 PA انگشت چهارم شکل 12-4 بیمار به طور کاملا صحیح شیلد شده
اشعه ی مرکزی
- عمود بر مفصل PIP انگشت مورد نظر
محدودسازی
- 1 اینچ ( 2.5 سانتی متر ) از هر طرف انگشت . بعلاوه 1 اینچ (2.5 سانتی متر ) پروگزیمال نسبت به مفصل MCP
تصویربرداری دیجیتالی ( رادیوگرافی کامپیوتری )
در تمامی نماها انگشت باید در مرکز صفحه ی تصویر یا قسمت مورد نظر از صفحه ی تصویر همراه با چهار لبه ی محدودکننده ی اشعه قرار گیرد.دو تصویر یا بیشتر می تواند روی یک صفحه ی تصویر به صورت عرضی قرار گیرد؛ اما باید چهار لبه ی محدودکننده ی اشعه برای هر نما وجود داشته باشد. زمانی که چند تصویر روی یک صفحه ی تصویر هستند باید قسمت تابش نشده با یک ورق سربی پوشانده شود.
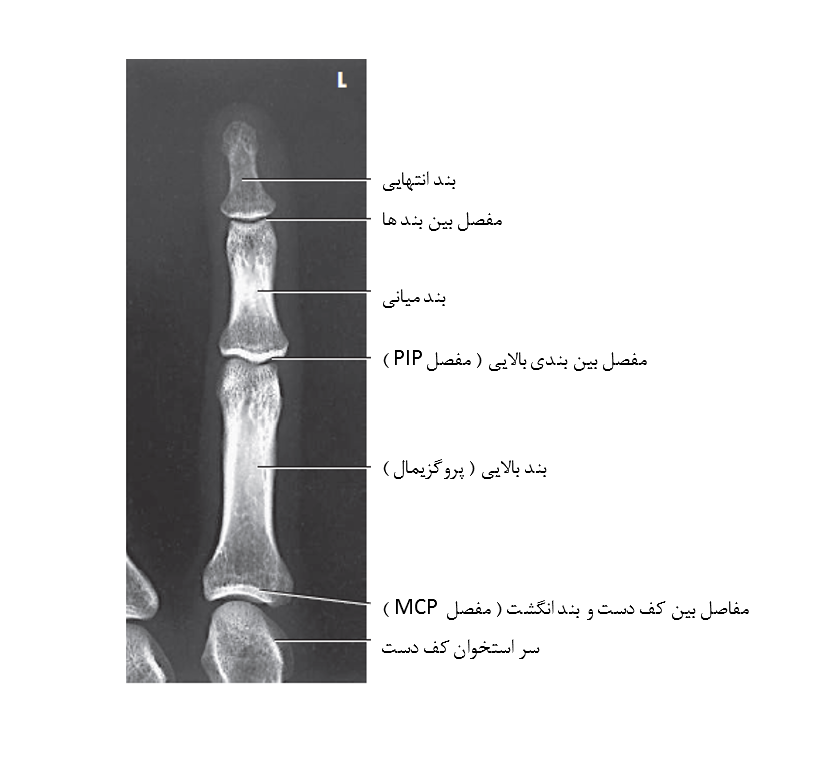
ساختمان های نمایش داده شده
نمای PA مناسب از انگشتان مشاهده می شود. ( شکل های 16-4 تا 19-4 )
 شکل 16-4 PA انگشت دوم
شکل 16-4 PA انگشت دوم
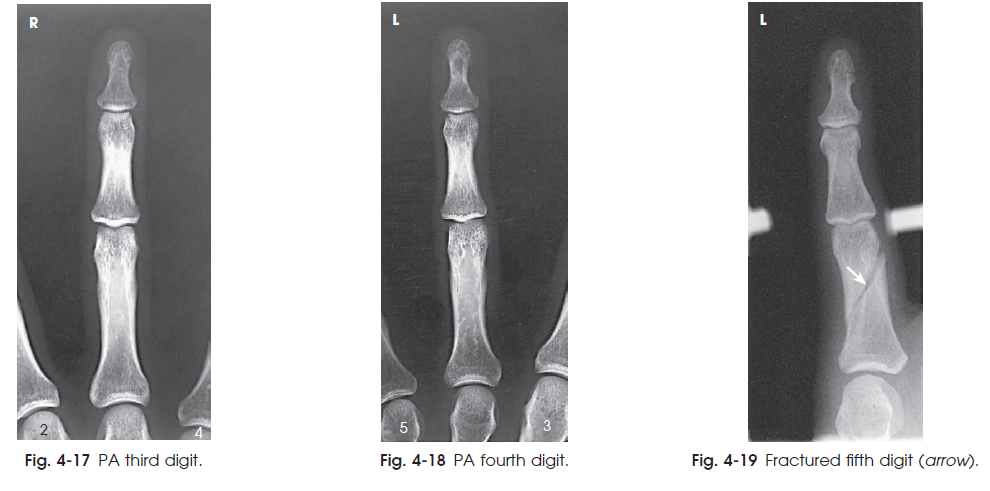 شکل 19-4 انگشت پنجم شکسته ( فلش ) شکل 18-4 PA انگشت چهارم شکل 17-4 PA انگشت سوم
شکل 19-4 انگشت پنجم شکسته ( فلش ) شکل 18-4 PA انگشت چهارم شکل 17-4 PA انگشت سوم
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی میدان تابش
- کل انگشت از سر انگشت تا قسمت انتهایی نزدیک استخوان کف دستی
- بافت نرم انگشتان مجاور بر روی انگشت مورد نظر قرار نگرفته باشد.
- چرخش در انگشتان دیده نشود تقعر تنه ی بند های انگشتان و مقدار مساوی بافت نرم در دو طرف بند های انگشت
- اگر ناخن مشاهده شود باید در مرکز بند انگشت انتهایی باشد.
- فضاهای مفصلی بین بند های انگشتان و بین استخوان های کف دست و بند انگشتان بدون افتادن تصویر استخوان بر روی آنها
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
توجه : می توان از تصویربرداری به شکل مقاطع کوچک برای انگشتانی که نمی توانند کشیده شوند، استفاده نمود. در مواقعی که آسیب مفصلی مشکوک است نمای AP به جای PA توصیه شده است.
انگشتان دست ( دومین تا پنجمین انگشت )
نمای LATERAL
کناری – میانی یا میانی – کناری
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود. عرضی برای دو تصویر یا بیشتر روی یک گیرنده ی تصویر
وضعیت بیمار
- بیمار را در انتهای تخت رادیوگرافی بنشانید.
وضعیت عضو
- به علت مشکل بودن نگهداری انگشت به حالت نیمرخ به بیمار چگونگی نگهداری انگشت برروی گیرنده ی تصویر را در حالت نیمرخ با انگشتان خود نشان دهید. از بیمار بخواهید تا آرنج را در راحت ترین وضعیت قرار دهد.
- از بیمار بخواهید انگشت مورد نظر را به حالت کشیده نگه دارد و سایر انگشتان را به طرف داخل خم کرده و با انگشت شست نگه دارد.
- از وسایلی مانند کیسه شنی یا سایر وسایل در زیر آرنج بیمار در مواقعی که آرنج از روی تخت فاصله دارد برای راحتی او در وضعیت دادن انگشت استفاده کنید.
- برای انگشتان دوم و سوم با کشیدن انگشت مورد بررسی و خم کردن سایر انگشتان به طرف مشت، دست بیمار را در حالت نیمرخ، روی استخوان رادیوس قرار دهید ( شکل های 20-4 و 21-4 ) یا برای انگشت چهارم و پنجم دست به صورت نیمرخ روی استخوان اولنا ( شکل 22-4 و 23-4 )

شکل 20-4 نیمرخ انگشت دوم

شکل 21-4 نیمرخ انگشت سوم ( ثابت شده به وسیله ی نوار چسب ) شکل 22-4 نیمرخ انگشت چهارم ( با آبسلانگ ) شکل 23-4 نیمرخ انگشت پنجم
- قبل از حالت دادن نهایی انگشت ، گیرنده ی تصویر را در محل مورد نظر قرار دهید به طوری که خط وسط قسمت پوشیده نشده گیرنده به موازات محور طولی انگشت قرار گرفته و مفصل پروگزیمال بند انگشت در مرکز گیرنده قرار بگیرد.
- دومین و پنجمین انگشت را مستقیما بر روی گیرنده قرار دهید. ولی برای سومین و چهارمین انگشت از اسفنج غیر حاجب در زیر انگشت استفاده کنید تا محور طولی انگشت کاملا موازی با گیرنده ی تصویر قرار گیرد و تصویر استخوان ها و مفصل به درستی ثبت گردد.
- انگشت مورد نظر را به وسیله ی قراردادن یک نوار چسب یا ابسلانگ یا سایر وسایل غیر حاجب در سطح کف دستی بی حرکت کنید. بیمار می تواند نگهدارنده را به وسیله ی دست مخالف خود نگه دارد.
- برای کسب تصویر نیمرخ واقعی انگشت چرخش دست به طرف جلو یا پشت را تعدیل کنید.
- اندام های تناسلی را با حفاظ سربی بپوشانید.
اشعه ی مرکزی
- عمود بر مفصل پروگزیمال بند انگشت ( PIP ) مورد نظر
محدودسازی
- 1 اینچ ( 2.5 سانتی متر ) از هر طرف انگشت . بعلاوه 1 اینچ (2.5 سانتی متر ) پروگزیمال نسبت به مفصل MCP
ساختمان های نمایش داده شده
نمای نیمرخ انگشت مورد نظر نشان داده شده است. ( شکل 24-4 تا 27-4 )
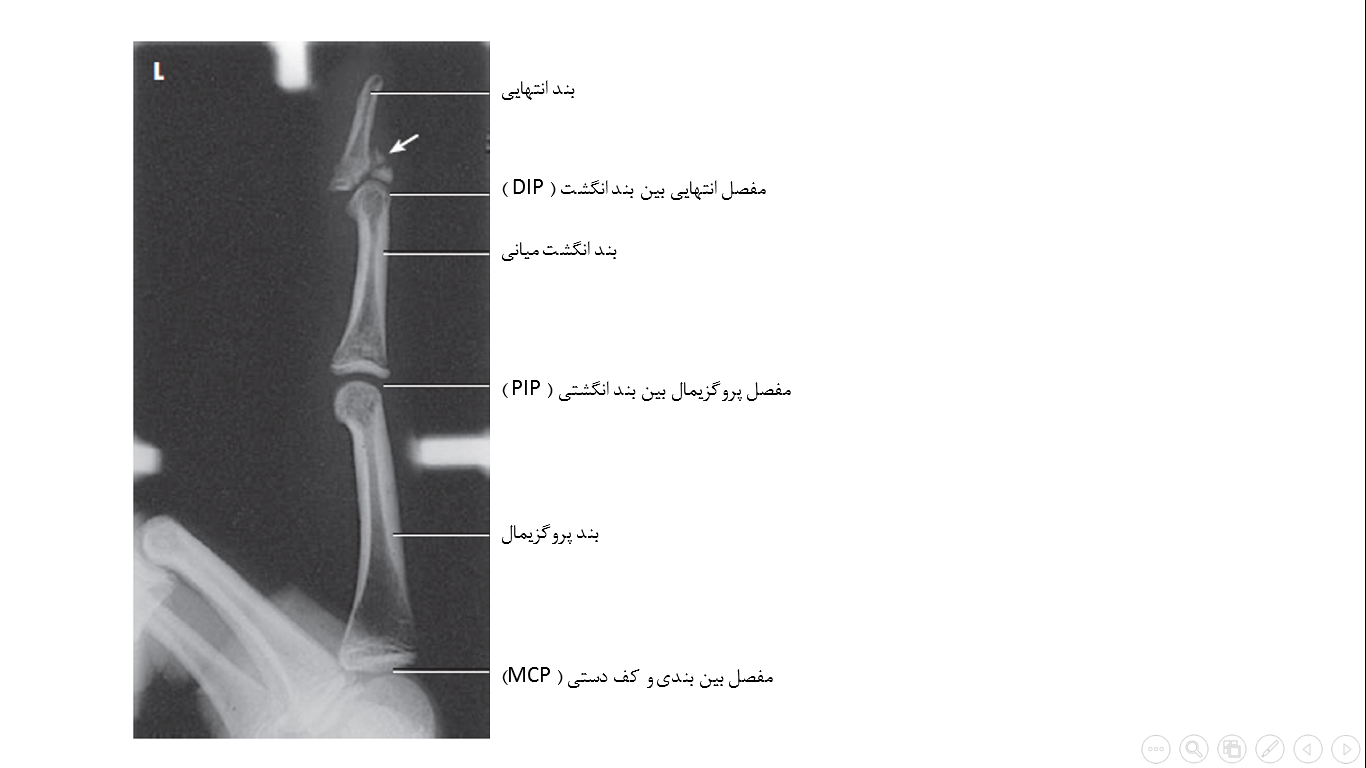
شکل 24-4 نیمرخ انگشت با شکستگی لب پریده ( فلش ) و جابه جایی مفصل بین بندی انتهایی انگشت دوم ( فلش )
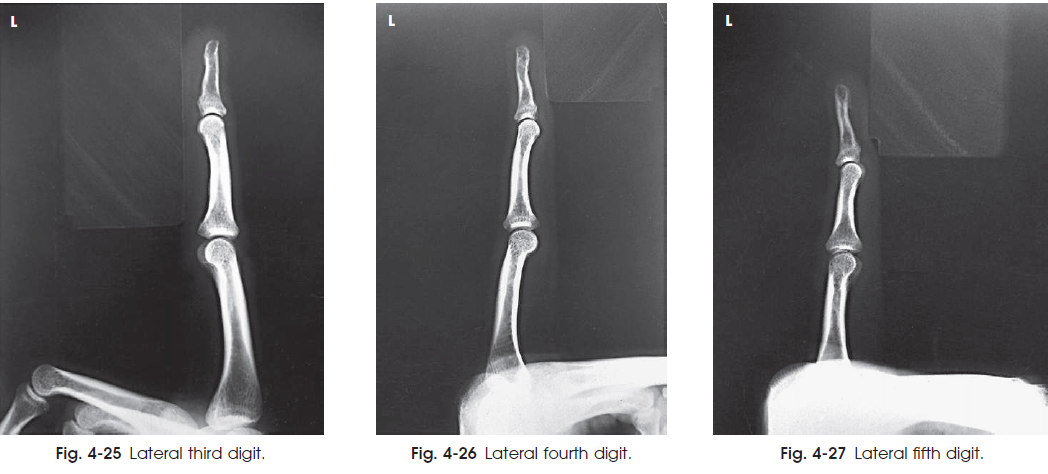
شکل 27-4 نیمرخ انگشت پنجم شکل 26-4 نیمرخ انگشت چهارم شکل 25-4 نیمرخ انگشت سوم
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- تمام انگشت در حالت نیمرخ واقعی
- نمایی از ناخن ، اگر مشاهده شود.
- تقعر ، سطوح جلویی بند انگشت
- عدم چرخش بندهای انگشتان
- عدم پوشش بند پروگزیمال و مفصل بند انگشتی کف دستی (MCP) به وسیله ی انگشتان مجاور
- باز بودن فضاهای مفصلی بین بند های انگشت
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
انگشتان دست ( دومین تا پنجمین انگشت )
نمای PA OBLIQUE ( مایل پشتی جلویی)
گیرنده ی تصویر : 10×8 اینچ ( 24×18 سانتی متر ) یا 12×10 اینچ ( 30×24 سانتی متر ) طولی ، هر کدام در دسترس بود. عرضی برای دو تصویر یا بیشتر روی یک گیرنده ی تصویر
وضعیت بیمار
- بیمار را در انتهای تخت رادیوگرافی بنشانید.
وضعیت عضو
- ساعد را روی تخت طوری قرار دهید که کف دست بر روی گیرنده ی تصویر قرار گیرد.
- مفصل پروگزیمال بین بندی (PIP ) را در مرکز گیرنده ی تصویر قرار دهید.
- دست را به طرف خارج بچرخانید تا زمانی که انگشتان از هم جدا شوند و آن را بر روی یک تکیه گاه 45 درجه قرار دهید. تکیه گاه باعث می شود تا انگشت به موازات سطح گیرنده ی تصویر قرار گیرد ( شکل های 28-4 تا 31-4 ) و فضاهای مفصلی باز شوند.
- اندام های تناسلی را با حفاظ سربی بپوشانید.

شکل 28-4 نمای PA OBLIQUE از انگشت دوم

شکل31-4 نمای PA OBLIQUE از انگشت پنجم شکل 30-4 نمای PA OBLIQUE از انگشت چهارم شکل 29-4 نمای PA OBLIQUE از انگشت سوم
اشعه ی مرکزی
- عمود بر مفصل پروگزیمال بند انگشت ( PIP ) مورد نظر
محدودسازی
- 1 اینچ ( 2.5 سانتی متر ) از هر طرف انگشت . بعلاوه 1 اینچ (2.5 سانتی متر ) پروگزیمال نسبت به مفصل MCP
ساختمان های نمایش داده شده
تصویر حاصل یک نمای PA Oblique از استخوان ها و بافت نرم انگشت مورد نظر نشان می دهد. ( شکل های 32-4 تا 35-4 )
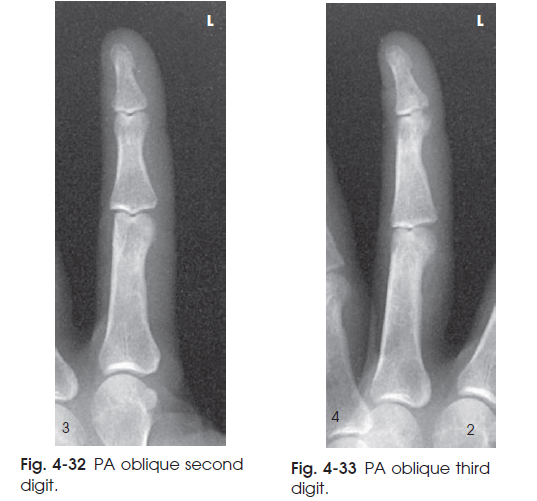
شکل33-4 نمای PA OBLIQUE از انگشت سوم شکل 32-4 نمای PA OBLIQUE از انگشت دوم
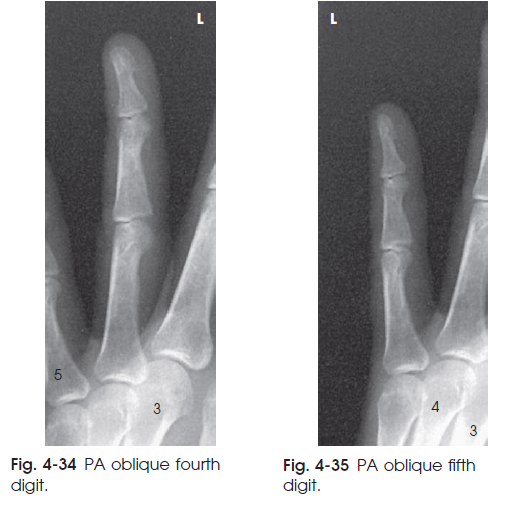
شکل35-4 نمای PA OBLIQUE از انگشت پنجم شکل34-4 نمای PA OBLIQUE از انگشت چهارم
معیار ارزیابی
موارد زیر باید به وضوح مشاهده شوند:
- نشانه ی محدودسازی مناسب میدان تابش
- تمام انگشت ، بعلاوه ی قسمت انتهایی استخوان کف دستی مجاور
- انگشت با چرخش 45 درجه ، نشان داده شده به وسیله ی تنه ی بند انگشت در قسمت بالا آمده
- بند انگشت پروگزیمال و مفصل بین بندی و کف دستی بدون افتادن تصاویر انگشتان بر روی آنها
- فضاهای مفصلی بین بند های انگشت به صورت باز و مفصل بین بندی و کف دستی ( MCP )
- بافت نرم و بافت همبند نگهدارنده ی عضو ( ترابکولای استخوانی )
پیشنهاد : بعضی از کارشناسان رادیولوژی انگشت دوم را از حالت پشت دستی به سمت داخل می چرخانند ( شکل 36-4 ) مزیت این کار این است که انگشت به گیرنده ی تصویر نزدیک تر شده و جزییات بهتر ثبت می گردند و در صورت وجود شکستگی بهتر مشاهده می شود.

شکل36-4 نمای PA OBLIQUE از انگشت دوم (چرخش به طرف داخل ، روش پیشنهادی )
این نوشته از روی اطلس مریل ویرایش ۱۳ توسط جمعی از دانشجویان علوم پزشکی به زبان فارسی بطور اختصاصی برای وبسایت گالنی ترجمه شده است. دسترسی برای عموم رایگان است. استفاده از مطالب با ذکر منبع و آدرس اینترنتی Galleny.com بلامانع است. هرگونه استفاده تجاری از این ترجمه ها منع می شود.
مترجم: شادی عابد



